Trzęsienie ziemi miało 8 stopni, z wioski nie pozostał kamień na kamieniu. Godzinę później na miejscu była już ekipa medyczna. Wielu rannych wymagało natychmiastowej pomocy chirurgicznej. Szybko stanął szpital polowy, a technicy zestawili internetowe połączenie satelitarne. Obrazy z przenośnych urządzeń diagnostycznych zostały przesłane w kilka miejsc na świecie, gdzie zespoły specjalistów od medycyny katastrof podjęły błyskawiczne decyzje dotyczące bieżących działań.
Nikt nie stracił życia, a jeszcze kilka lat wcześniej w takim
przypadku ofiary śmiertelne byłyby liczone w dziesiątkach. Science
fiction? Nie, to obraz współczesnych możliwości telemedycyny –
nauki umożliwiającej integracje działań lekarzy specjalistów
niezależnie od miejsca, w którym znajduje się w danym momencie
człowiek wymagający szybkiej pomocy.
Trudno dziś ustalić konkretną datę, którą można by przyjąć za moment narodzin telemedycyny.
Prawdopodobnie pierwsze pomysły teoretyczne miały już miejsce w
latach 50. ubiegłego wieku, ale praktyczne wykorzystanie
systemów monitoringu oraz diagnozowania na odległość rozpoczęło
się w USA na początku lat 60.
Trzeba przyznać, ze początek był naprawdę imponujący, albowiem od
razu sięgnął przestrzeni kosmicznej. Już podczas podróży
kosmicznej Johna Glenna w 1962 roku stan jego organizmu w trakcie lotu
był zdalnie monitorowany, przy czym sygnały przesyłano droga radiowa z
pokładu statku kosmicznego Mercury-Friendship-7 na Ziemie. Podczas lotu
kontrolowano temperaturę ciała, oddech, prace serca (uproszczone EKG)
oraz ciśnienie tętnicze krwi (po powrocie z lotu okazało się, ze
stosowane urządzenie jako jedyne przekłamywało wyniki).
Oczywiście te pionierskie doświadczenia kosmiczne nie miały wiele
wspólnego ze współczesnym
internetem (zwłaszcza ze internetu w dzisiejszym rozumieniu jeszcze nie
było), ale wytyczyły absolutnie nowy kierunek w medycynie. Dziś tak
naprawdę zmieniła się tylko technologia – sama idea zdalnego nadzoru
medycznego pozostała dokładnie taka sama.
Jak zbadać pacjenta na odległość?
Telediagnozowanie jest w chwili obecnej prawdopodobnie najszybciej
rozwijającą się częścią telemedycyny. W dawnych czasach lekarz był w
zasadzie skazany na własna wiedze. Z konieczności wiec musiał posiadać
informacje związane z różnymi specjalnościami – był internistą,
chirurgiem, okulistą, laryngologiem, położnikiem.
Dzisiejsza wiedza medyczna jest ogromna i nikt nie może być uznany
za fachowca od wszelkich schorzeń. Ba, w ramach specjalizacji zostały
utworzone podspecjalizacje.
Wydaje się, ze ta tendencja się utrzyma, a wiec niebawem będziemy
mieli medyków o specjalizacjach typu: chirurg naczyniowy
środkowego odcinka aorty głównej.
Moim zdaniem jest to prawidłowy trend, pod warunkiem ze dostęp do
tych specjalistów będzie względnie prosty. I tu pole do popisu
ma właśnie telemedycyna. Wiadomo, ze trudno jest danego pacjenta
przewozić od lekarza do lekarza, ale przecież w większości
przypadków zupełnie wystarczy, aby to nie pacjent wędrował, ale
informacja o nim – ścisła, szczegółowa, jak najbardziej
aktualna.
Specjalista radiolog nie musi koniecznie widzieć pacjenta, zupełnie
wystarczy mu dostępna na monitorze cyfrowa wersja wyników
tomografii komputerowej czy tez rezonansu magnetycznego, aby postawić
lub skonsultować diagnozę. Mało tego, zapisany cyfrowo obraz wraz z
postawiona diagnozą umieszczony w stosownym archiwum, do którego
dostęp będą mieli specjaliści, pozwala na budowanie bazy danych –
docelowo standaryzowanej, ogólnoświatowej.
Zdalna diagnostyka medyczna opiera się wiec na bardzo prostym
założeniu – przemieszczamy
informacje, a nie pacjenta. Mamy wiec sytuację następującą: w pobliżu
pacjenta musi znaleźć się
specjalistyczna aparatura medyczna wraz z wyszkolonym do jej obsługi
personelem, przy czym
niekoniecznie musi to być lekarz, ponieważ to nie on będzie stawiał
diagnozę. Istotne natomiast
jest, aby aparatura mogła przekazać informacje do specjalisty w
konkretnej dziedzinie medycyny,
przy czym nie ma już znaczenia czy lekarz ten znajduje się w Warszawie,
Los Angeles, czy na przykład na plaży w Acapulco. W najprostszej wersji
takiemu specjaliście zupełnie wystarczy
laptop połączony z internetem.
Tak jak wspomniał w swoim wywiadzie dr Kim Solez (patrz ramka (Tele)medycyna katastrof), najprawdopodobniej
najszybszy rozwój tej gałęzi medycyny będziemy mogli obserwować
w zastosowaniach wojskowych.
(Tele)medycyna katastrof
Dziedziną, w której możemy już liczyć na
wsparcie telediagnostyki jest dział nauki zwany
medycyną katastrof. Pionierskie badania
w tej dziedzinie prowadzi dr Kim Solez. W tym
przypadku chodzi o zdalną diagnostykę ofiar
trzęsień ziemi, które zwykle poza klasycznymi
urazami cierpią z powodu pourazowego uszkodzenia
nerek. Dzięki wysiłkom entuzjastów telemedycyny
uratowano wiele istnień ludzkich
po trzęsieniach ziemi m.in. w Turcji i Armenii.
W każdej ekipie lekarskiej docierającej na miejsce
trzęsienia jest bowiem zestaw do dializy
(tzw. sztuczna nerka) oraz nefrolog, który na
miejscu może pobrać wycinki do badań, przetworzyć
ich obraz na wersję cyfrową i przesłać
bardzo szybko do zespołu specjalistów celem
konsultacji. Szacuje się, że śmiertelność związana z pourazowym uszkodzeniem nerek w takich
sytuacjach spadła z 50% do zaledwie
15%. Nie będzie więc przesadą stwierdzenie,
że właściwie wykorzystany internet naprawdę
ratuje życie.
Wiadomo bowiem, ze żadna armia nie może sobie pozwolić na wysyłanie
na pierwsza linie frontu specjalistów ze wszystkich dziedzin
medycznych, natomiast sprawny chirurg mający zdalne wsparcie
kolegów po fachu będzie mógł poradzić sobie z urazami, których mógłby nie dać rady odpowiednio zaopatrzyć bez zewnętrznej pomocy.
Wirtualna uczelnia medyczna? Dlaczego nie…
Proszę się nie obawiać, nie zamierzam tu rozwijać pomysłu na
kształcenie lekarzy wyłącznie przez siec. W taki sposób można
kształcić informatyków, marketingowców czy
filologów. Lekarz zawsze będzie musiał mieć kontakt z żywym
pacjentem. Wiadomo jednak, ze lekarze uczą się całe życie, dlaczego
wiec im tego nie ułatwić.
Istnieje już wiele ośrodków medycznych, które oferują
możliwość zdalnego ćwiczenia umiejętności w zakresie diagnostyki
medycznej czy nawet chirurgii.
Oczywiście, można by powiedzieć, ze do tego nie jest wcale konieczny
internet – wystarczy zwykła wewnętrzna siec w szpitalu, aby realizować
takie właśnie zadania.
To prawda, ale jest mała szansa, aby każdy szpital mógł
zgromadzić odpowiednią bazę danych pozwalającą na szerokie spojrzenie
na każdy badany przypadek. Nie ma sensu wyważać otwartych drzwi, skoro
jest możliwość skorzystania z danych rozproszonych na całym świecie,
wystarczy tylko odpowiednia technologia ich udostępniania oraz
międzynarodowe standardy, które pozwolą na ujednolicenie choćby
formatów zdjęć oraz opisów przypadków medycznych.
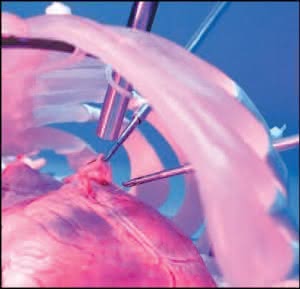
Chirurg wykonuje nacięcia w celu wprowadzenia do jamy brzusznej tzw.
trokarów – rodzaju rurek, w których prowadzone są
światłowody oświetlające pole operacyjne, innym światłowodem
dostarczany jest obraz do monitora obserwowanego przez chirurga.
Kolejny trokar służy do wprowadzenia specjalnego urządzenia,
którym prowadzi się właściwy zabieg. Jak widać, chirurg
bezpośrednio nie dotyka w tym momencie pacjenta, cała operacja odbywa
się w jakimś sensie zdalnie. Jedyna interwencja bezpośrednia jest
nacięcie i zszycie powłok brzusznych (no i oczywiście znieczulenie
pacjenta).
Skoro wiec chirurg właściwie nie musi dotykać pacjenta, dlaczego by
nie odsunąć go jeszcze dalej? Tak właśnie narodziła się idea chirurgii
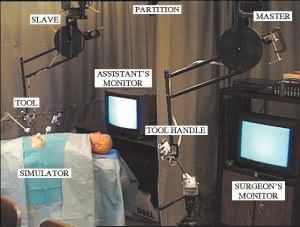
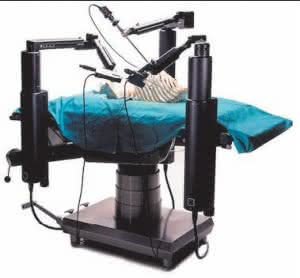
zdalnej. Przy stole operacyjnym zamiast lekarza stawiamy robota,
natomiast lekarz-operator siedzi sobie wygodnie przy stanowisku
wyposażonym w manipulatory oraz system generujący trójwymiarowy
obraz pola operacyjnego. Kamera wprowadzona do wnętrza ciała pacjenta
reaguje na komendy głosowe, stad nie jest konieczny pomocnik
oświetlający pole operacyjne, co w przypadku klasycznej operacji
endoskopowej jest niezbędne, ponieważ lekarz ma tylko dwie ręce. Tego
typu roboty medyczne są już dziś stosowane w wielu ośrodkach
medycznych.
Stad już niedaleko do całkowitego odsunięcia lekarza od pacjenta.
Jeśli na miejscu, w sali operacyjnej, jest robot wykonujący zdalne
polecenia, lekarz nie musi się przecież znajdować w tym samym
pomieszczeniu ani tez budynku. Tak naprawdę może siedzieć w zupełnie
innym mieście, kraju czy tez na innym kontynencie. I tak oto doszliśmy
do rzeczywistej telechirurgii.
Zanim zaczęto myśleć o operacjach międzykontynentalnych, prowadzono
wiele prób lokalnych – pacjent był oddalony od lekarza o
kilkaset metrów, potem o kilkadziesiąt kilometrów.
Pierwsza prawdziwa zdalna operacja odbyła się w 2001 roku. Po kilku
próbach wykonanych na zwierzętach lekarze zadecydowali o
próbie dość prostej operacji transatlantyckiej.
Zespół francuskich chirurgów będący w Nowym Jorku wykonał operacje
wycięcia woreczka żółciowego u pacjentki będącej w tym momencie
w szpitalu w Strasburgu (Francja). Odległość miedzy chirurgiem i
pacjentem wynosiła ok. 7 tys. km. Operacje bezpośrednio wykonywał robot
chirurgiczny ZEUS, łącza (przepustowość 10 Mb/s) zapewniła francuska
firma France Telecom. Cała operacja trwała 45 minut, a pacjentka w
bardzo dobrym stanie opuściła szpital po dwóch dniach. Jak
podają źródła, koszt tej pionierskiej operacji wyniósł
milion dolarów, ale wiadomo, ze początki są zawsze drogie.
Kluczowa kwestia w przypadku prowadzenia zdalnej operacji jest
oczywiście bezpieczeństwo. Trudno sobie wyobrazić, aby ktokolwiek
podjął się prowadzenia takiego zabiegu w przypadku niepewnego łącza
internetowego lub ryzyka wystąpienia braku zasilania. Oczywiście można
temu zaradzić stosując dublowane (nawet wielokrotnie) łącza dedykowane,
które nie będą ulegać zapchaniu.
Musimy pamiętać, ze w czasie
operacji przesyłana jest olbrzymia ilość danych, przede wszystkim
obrazowych. W tym przypadku stratna kompresja nie wchodzi w grę,
ponieważ chirurg musi widzieć nawet najdrobniejsze szczegóły
pola operacyjnego. Jeśli obraz ten ma mieć charakter
trójwymiarowy, wtedy ilość przesyłanych danych ulega jeszcze
zwielokrotnieniu. Nieco mniejsze znaczenie ma przepustowość łącza w
stronę sali operacyjnej, ponieważ w te stronę idą \”tylko\” polecenia do
robota operacyjnego oraz kamery obserwującej miejsce operacji.
Równolegle odbywa się tez komunikacja głosowa pomiędzy zdalnym
chirurgiem oraz personelem na sali operacyjnej, głównie
anestezjologiem.
Tak naprawdę telechirurgia jest w tej chwili dopiero na początku
drogi. Zdalne operacje przeprowadzane są w pojedynczych przypadkach, a
ich upowszechnienie nie jest jeszcze szeroko planowane, nawet w
najbogatszych krajach. Należy jednak pamiętać, ze te pionierskie
operacje pozwoliły na wykazanie, iż jesteśmy już technicznie
przygotowani do ich prowadzenia.
Wywiad z Dr Kim Solez
Dr Kim Solez – lekarz nefrolog, profesor medycyny na University
of Alberta w Edmonton (Kanada), dyrektor National Kidney Foundation,
przewodniczący Komisji Informatyki Nefrologicznej Międzynarodowego
Stowarzyszenia Nefrologów, pomysłodawca i
współtwórca najważniejszego portalu nefrologicznego –
http://www.cybernephrology.org; znawca nowych technologii
informatycznych, posiadacz cyberpsa Borysa oraz wielki miłośnik
Leonarda Cohena.
Jakie są Twoje początki, jeśli chodzi o medyczny internet i nowe technologie informacyjne?
Już od dawna posługuję się
e-mailem oraz grupami Usenetu. Głębsze zainteresowanie sięga roku 1994,
gdy zetknąłem się z serwisem UpTo-Date (http://www.uptodate.com)
stworzonym przez Burtona Rose oraz listą dyskusyjną MEDLAB-L, założoną
przez Pata Letendre.
Dwa lata wcześniej dołączyła do mnie Michele
Hales, która znała się na technologiach komputerowych znacznie
lepiej niż ja w owym czasie. Jesienią 1994 roku zdecydowaliśmy oboje
stworzyć grupę e-mailową poświęconą ściśle nefrologii – NEPHROL,
podobną w zarysie do MEDLAB-L, oraz stworzyć stronę domową w dopiero co
rozwijającym się świecie WWW – dla Międzynarodowego Stowarzyszenia
Nefrologii oraz Stowarzyszenia Patologii Nerek.
Co, Twoim zdaniem, jest ważniejsze – rozwój wysoko
specjalistycznego sprzętu medycznego, czy może zbieranie danych
medycznych, które będą dostępne nawet w najdalszych zakątkach
globu?
Połączenie serwisu PubMed
(http://www.ncbi.nlm.nih.gov/entrez/query.fcgi) oraz Google daje nam
dostęp do wiedzy medycznej
w dowolnym miejscu na Ziemi. Zastanawiające jest, jak mogliśmy sobie
wcześniej dawać radę bez tych źródeł informacji. Grupy
dyskusyjne łączą nie tylko lekarzy z całego świata, ale też inny
personel medyczny oraz pacjentów i ich rodziny.
Dzięki tym technologiom mamy szansę błyskawicznie dostać odpowiedzi na
nurtujące nas pytania – wcześniej było to praktycznie niemożliwe lub
zabierało niewiarygodnie dużo czasu. Dlatego też przed laty wszelkie
decyzje lekarz musiał podejmować lokalnie, bez szans na znalezienie
szybkiej pomocy ekspertów w danej dziedzinie. Należy tu też
wspomnieć o wielkiej użyteczności telefonów komórkowych
oraz innego rodzaju przenośnej aparatury wspomagającej lekarza.
Jak istotna jest szybkość łączy oraz niezawodność sieci, jeśli chodzi o cybermedycynę?
Oczywiście, im szybsza sieć, tym więcej wysoko specjalistycznych
czynności można wykonać, jak choćby zdalnych operacji. Jednak chcę
podkreślić, że nawet zwykłe łącze modemowe o słabej przepustowości jest
czymś niewiarygodnie cennym dla społeczności oddalonych od cywilizacji.
Spędziłeś jakiś czas w Nepalu, instalując komputery i ucząc
personel medyczny tego, jak można wykorzystać sieć w pracy. Na ile jest
to istotne? Przecież im mogłaby się bardziej przydać na przykład
sztuczna nerka do dializ – tego tam brakuje.
Widzisz, nie możemy tego rozpatrywać jako prostego wyboru między
komputerami, sztucznymi nerkami czy innym sprzętem. Potrzebujemy
jednego i drugiego – i staramy się im dostarczać zarówno sprzęt,
jak i technologie informacyjne. Internet
ratuje życie i poprawia stan zdrowia, ponieważ pozwala na uzyskanie
cennych informacji i komunikację pomiędzy personelem medycznym oraz
pacjentami z całego świata.
Co myślisz o zdalnych operacjach, gdy chirurg jest oddalony o
wiele kilometrów od pacjenta? Czy jest możliwe, aby takie
operacje odbywały się rutynowo, a nie tylko w przypadkach
szczególnych?
Musimy pamiętać, że rutynowe zastosowanie takich operacji zależy od
stabilności i pewności łącza sieciowego. Ważna jest minimalizacja czasu
opóźnienia reakcji chirurga. Tak naprawdę w tej chwili zdalna
chirurgia jest na początku swojej drogi.
Prawdopodobnie medycyna militarna, zastosowanie takiej chirurgii na
polu walki spowoduje rozwój tej dziedziny nauki, i z tej właśnie
działki rozprzestrzeni się na bardziej pokojowe zastosowania.
Pofantazjujmy teraz trochę: co myślisz o przyszłości cybermedycyny? Jaka jest Twoja wizja cybermedycyny za 10-20 lat?
Jestem przekonany, że za 10-20 lat zastosowanie internetu we
wszystkich dziedzinach medycyny będzie tak powszechne, że samo słowo
\”cybermedycyna\” zatraci swoje obecne znaczenie, albowiem prawie cała
medycyna będzie w istocie cybermedycyną. Urządzenia medyczne będą się
komunikowały między sobą bezprzewodowo, natomiast komunikacja
lekarz-pacjent oraz lekarz-lekarz będzie znacznie bardziej bezkolizyjna
niż to ma miejsce dzisiaj. Taką bezkolizyjną komunikację będziemy wtedy
uznawać za zupełnie naturalną w większości krajów świata. Nad
tym właśnie intensywnie pracujemy i widać już tego efekty.
Standardy wymiany informacji
Już w 1987 roku powstały zalążki pierwszych standardów
elektronicznej wymiany informacji medycznej. Założeniem tego projektu
było opracowanie pełnego międzynarodowego standardu zapisu informacji
medycznej, który w prosty sposób mógłby być
implementowany w różnych systemach komputerowych i który
pozwalałby na bezproblemowa wymianę informacji pomiędzy tymi systemami.
Obecnie mamy jeden powszechny, ogólnodostępny standard,
który nosi nazwę Health Level Seven, natomiast najbardziej znany
jest pod skrótem HL7.
Informacje gromadzone zgodnie ze standardem HL7 pozwalają na
bezproblemową wymianę informacji pomiędzy dowolnymi placówkami
służby zdrowia (włączając w to apteki). Implementacja systemu
komputerowego zgodnego ze standardem HL7 generuje co prawda dość spore
koszty na samym początku, jednak w miarę szybko pozwala na pozbycie się
dużej części tzw. roboty papierkowej.
Siec lokalna, na przykład w szpitalu, pozwala na bezproblemowy wgląd
we wszelką dokumentację medyczna (oczywiście pod warunkiem, ze lekarze
oraz inny personel będzie na bieżąco ją uzupełniać). Ta natomiast może
być w prosty sposób zintegrowana z pracą typowo administracyjną
(tzw. ruch chorych), a także, co bardzo istotne, z rozliczeniami
wszelkich działań i procedur medycznych z odpowiednim funduszem zdrowia
w danej jednostce organizacyjnej.
W ten sposób pacjent, który przychodzi do szpitala,
nie będzie już musiał przynosić ze sobą całego pliku wyników
badan laboratoryjnych czy tez zleceń od swojego lekarza rodzinnego,
ponieważ każda kolejna jednostka służby zdrowia będzie mogła mieć
dostęp do danych niezbędnych w procesie leczenia. Co więcej, jeśli
komuś zdarzy się zachorować za granica, cała procedura będzie
równie łatwa, bo szpital np. na Karaibach będzie mógł
błyskawicznie uzyskać wszelkie informacje mogące mieć wpływ na
podejmowane działania. Oczywiście to wszystko brzmi dziś bardzo
futurystycznie, ale wygląda na to, że to jedyny realny kierunek.
Osobna sprawa jest zapewnienie właściwej ochrony takich danych.
Można sobie bowiem wyobrazić jak cenne byłyby bazy danych o pacjentach,
ich chorobach, ordynowanych lekach, badaniach itp. W tej chwili trudno
sobie wyobrazić jak taki system ochrony mógłby realnie wyglądać,
ale podejrzewam, ze już za kilka lub kilkanaście lat taka wymiana
informacji medycznej będzie odbywała się podobnie często, jak dziś
odbywają się elektroniczne transakcje bankowe. A przecież jeszcze
kilkanaście lat temu, aby móc kupić bezgotówkowo jakiś
cenniejszy towar, musieliśmy biegać do banku, by potwierdzić na czeku
nasza wypłacalność…
Teleradiologia
Wymyślenie standardu zapisu informacji dotyczącej badan lekarskich
czy tez wyników zleconych analiz to jeden aspekt cyfryzacji
świata medycznego. Drugim, nie mniej ważnym, jest wprowadzenie
światowych standardów wymiany informacji zawartej w obrazach. Od
czasu wynalazku Wilhelma Roentgena minęło już ponad 110 lat.
Od tego czasu diagnostyka obrazowa posunęła się naprzód.
Klasyczny obraz rentgenowski odchodzi właściwie do historii. Dziś mamy
tomografie komputerowa, rezonans magnetyczny, tomografie SPECT, PET i
wiele, wiele innych technik. Każda z nich daje jednak w efekcie obraz,
który prędzej czy później jest analizowany przez
specjalistę. Oczywiście w sytuacji informatyzacji świata medycznego
powstała potrzeba digitalizacji takich obrazów, aby można je
było przesyłać wraz z typowymi tekstowymi danymi dotyczącymi
konkretnego pacjenta. Wiadomo, obrazy komputerowe (dowolnego typu) mogą
mieć różne formaty.
Zazwyczaj pojedynczy obraz zawiera w sobie dużo informacji, tak wiec
przechowywanie i transmisja obrazów nieskompresowanych jest
raczej trudna do wykonania, ponieważ archiwa i łącza bardzo szybko
uległyby zapchaniu. Nietrudno zauważyć, ze sytuacja ta jest podobna do
tej, która dotyczy plików muzycznych. W muzyce opracowano
bardzo sprawne algorytmy kodowania dźwięku; chyba każdy spotkał się z
plikami MP3.
Ktoś mógłby powiedzieć: no dobrze, ale przecież mamy
analogiczny standard kompresji obrazu JPEG. Tak, to prawda, ale ta
kompresja odbywa się w sposób stratny – pewne szczegóły
umykają. W przypadku zdjęć z wakacji straty nie maja znaczenia,
jednak w medycznych obrazach diagnostycznych nawet małe straty
szczegółów są niedopuszczalne.
Te wszystkie przesłanki zostały wzięte pod uwagę przez konsorcjum
powstałe na bazie Amerykańskiego Towarzystwa Radiologicznego oraz
Zrzeszenia Producentów Sprzętu Elektrycznego i tak zrodziła się
norma DICOM (Digital Imaging and Communications in Medicine –
Obrazowanie Cyfrowe i Wymiana Obrazów w Medycynie). Podobnie jak
norma HL7, DICOM jest norma standaryzująca zapis, archiwizacje, opis
oraz transmisje medycznych danych obrazowych.
Dziś standard DICOM jest już uznany na całym świecie – od jakiegoś
czasu odbywa się korelacja dwóch norm: DICOM oraz HL7. Po
kompilacji tych dwóch norm będziemy mieli jednolity system
normatywny pozwalający w wygodny sposób zbierać, przetwarzać i
przesyłać wszelkie niezbędne dane medyczne.
Telechirurgia
Prawdopodobnie najbardziej pobudzająca wyobraźnie dziedzina
telemedycyny jest telechirurgia, czyli operacje na odległość. Jeszcze
do niedawna sam pomysł, aby pacjent był oddalony od operującego go
lekarza na odległość większa niż długość rak, brzmiał jak coś z
pogranicza science fiction. Ale od czasu wprowadzenia do praktyki
chirurgicznej zabiegów endoskopowych taka modyfikacja sposobu
prowadzenia operacji była tylko kwestia czasu.
Czym jest endoskopia? Mówiąc najogólniej jest to
badanie wnętrza pacjenta za pomocą specjalnych przyrządów. W
najprostszej wersji mówimy tutaj o zwykłej rurce wprowadzonej
przez skórę do organizmu pacjenta. Niezbędne jest oczywiście
posiadanie także systemu oświetlenia tego, co chcemy oglądać. Historia
endoskopii jest dość długa – sięga 200 lat!
Tak naprawdę jednak dopiero
w drugiej połowie XX wieku metody endoskopowe stały się powszechne. Gdy
już lekarze opanowali samo zaglądanie do wnętrza ciała ludzkiego,
pojawił się pomysł jednoczesnego wykonywania operacji ta technika.
Pierwotnie stosowano te metodę do operacji woreczka żółciowego,
następnie rozszerzono na wiele innych narządów. Dziś, na
przykład, endoskopowa operacja usunięcia wyrostka robaczkowego trwa
kilkanaście minut i pozostawia tylko trzy niewielkie blizny.